Los gabapentinoides son un ejemplo clásico de cómo la industria farmacéutica consigue vender sus productos mediante la instrumentalización y/o manipulación del ensayo clínico, compra de expertos, sociedades científicas, asociaciones de pacientes y presión comercial intensiva sobre los prescriptores. Nunca tan poco ha generado tantos beneficios. La utilización masiva de los gabapentinoides es una de las vergüenzas de la medicina contemporánea.

https://www.nogracias.org/2015/06/26/lyrica-un-superventas-peligroso-informacion-para-consumidores/
La entrada más leída de NoGracias es «Lyrica: un superventas peligroso. Información para consumidores», una traducción de la información de Public Citizen sobre los numerosos efectos secundarios del fármaco.

En 2017 nos hacíamos eco de un artículo publicado el NEJM donde los autores mostraban su preocupación por su persistente sobreprescripción y aprovechábamos para recordar el claro posicionamiento del Des Spence en el BMJ contra su utilización indiscriminada o los artículos que -gracias a sentencias judiciales que obligaron a la empresa a dar acceso a las bases de datos de los ensayos clínicos- demostraron lo descaradamente que se ha manipulado la investigación científica de los gabapentinoides.
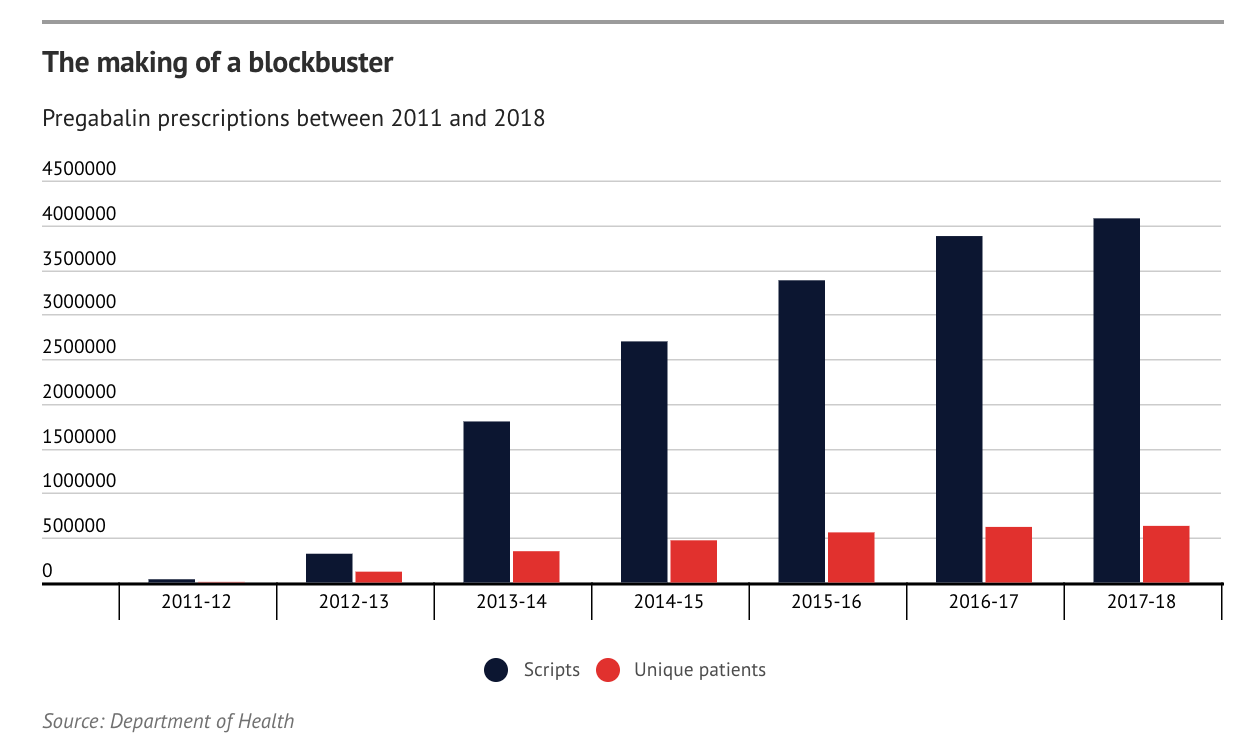
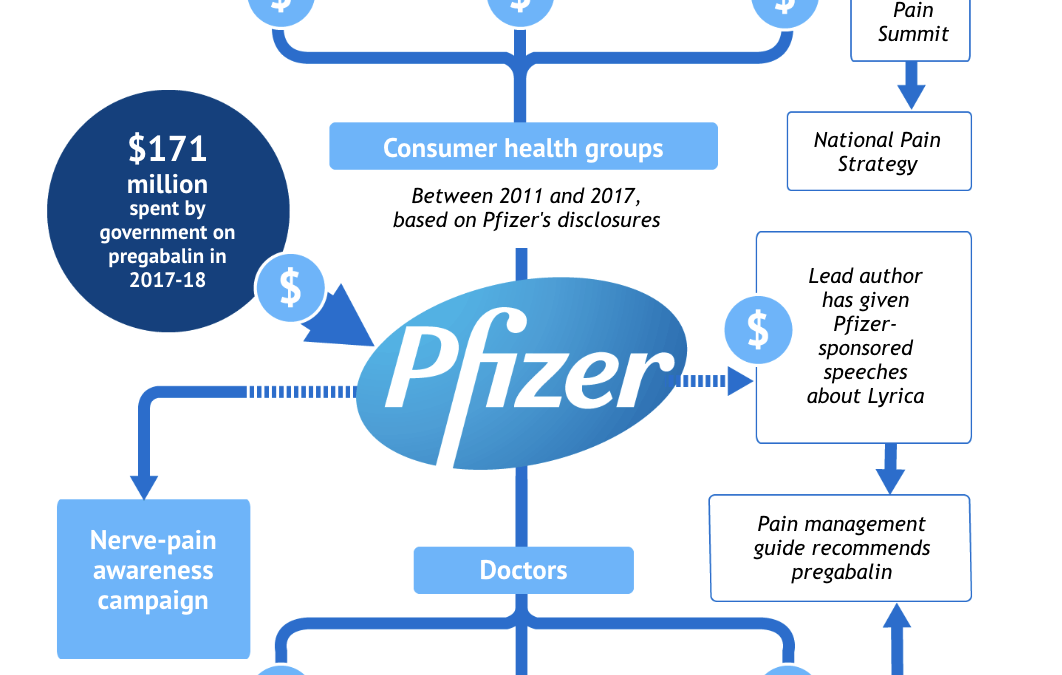
En marzo de 2019, un periódico australiano describía como Lyrica se había convertido en un superventas en Australia gracias a una red de influencia comercial cuidadosamente diseñada por Pfizer.
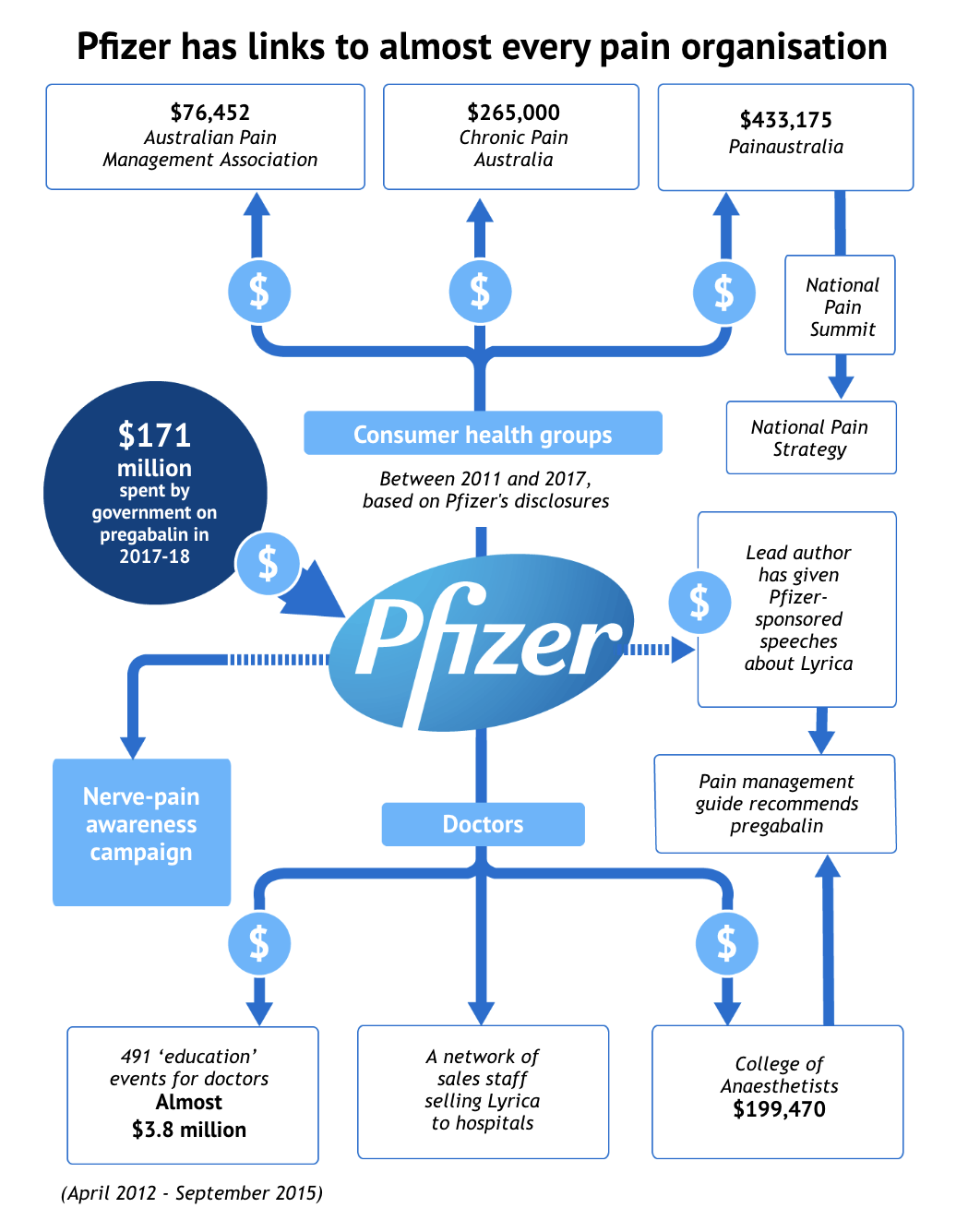
En el gráfico de arriba podemos ver cómo distribuye Pfizer su influencia comercial entre grupos de consumidores, asociaciones de pacientes, estrategias nacionales contra el dolor, campañas públicas de sensibilización, acuerdos económicos con sociedades científicas, conferencias de expertos, pagos de cursos e invitaciones y regalos a los prescriptores:
«Estábamos viendo cómo se organizaban conferencias en las que participaban todos los especialistas en dolor», dice el médico especialista en dolor Tony Hall. «Los médicos prescribían Lyrica para todo tipo de dolor, no sólo para el dolor neuropático.»
Efectivamente, parte del éxito de los gabapentinoides ha sido la capacidad de la industria para inducir su utilización fuera de ficha técnica (off-label).
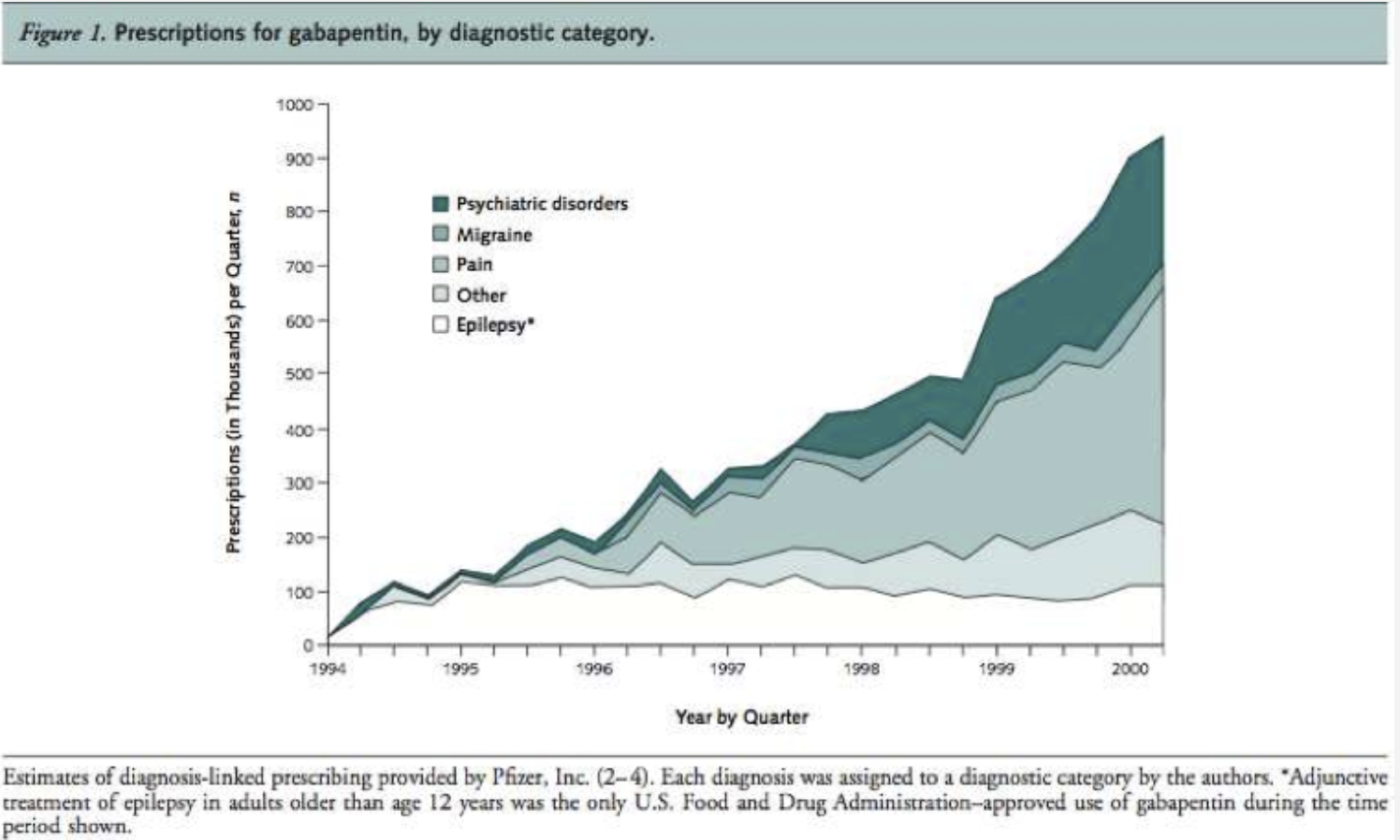
http://www.4sightfilms.com/client_downloads/UNCC-Flash_Alpha3/flash_assests/cme/https@www.prescribingforbetteroutcomes.org/userfiles/file/Steinman_Annals_Internal_Med_2006.pdf
En la imagen podemos ver cómo la gabapentina, 6 años después de su comercialización como antiepiléptico, era utilizado casi 10 veces con más frecuencia en indicaciones fuera de ficha técnica que para la indicación para la que había sido aprobado y para la que contaba con ensayos clínicos (suponemos) sólidos.

https://elpais.com/diario/2009/09/03/economia/1251928806_850215.html
Pfizer tuvo que pagar en 2009 una multa multimillonaria precisamente por promocionar la utilización de Lyrica fuera de ficha técnica entre los médicos norteamericanos.

En enero de 2019 se publica un interesante artículo en JAMA of Internal Medicine donde se describe la utilización espuria de ensayos clínicos con Lyrica, con una doble misión:
(1) Exploratoria de nuevas indicaciones, ya que determinan la posible eficacia en nuevas indicaciones con ensayos pequeños y mal diseñados para responder a preguntas clínicas;
(2) Comercial, al utilizar estos ensayos clínicos como instrumentos de marketing (seeding trials) gracias a que son más baratos que los exigidos por los reguladores para aprobar una nueva indicación, se pueden realizar en múltiples centros (implicando a muchos médicos) y han demostrado elevada efectividad para inducir prescripciones y «comprar» líderes de opinión (que normalmente son los investigadores principales y cobran mucho dinero por incluir a enfermos y dar conferencias como expertos «reconocidos» a las comunidades profesionales locales)
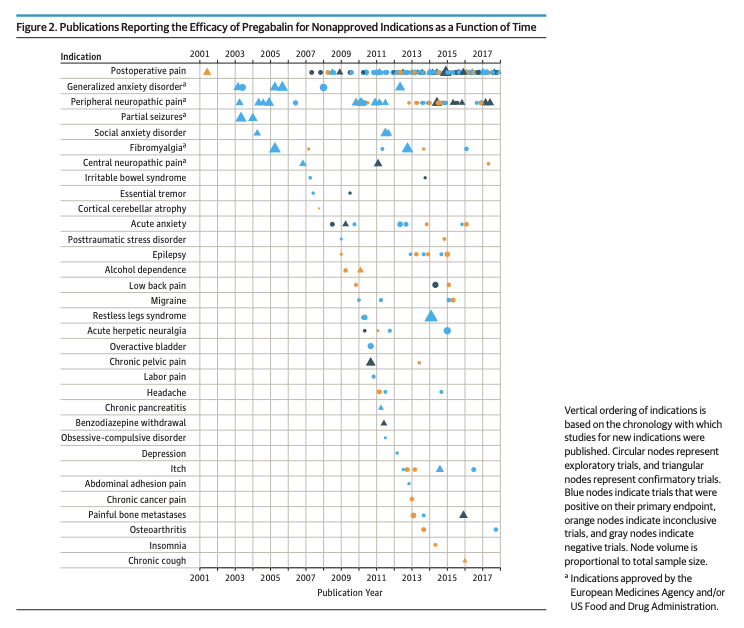
En la tabla arriba pueden verse todas las indicaciones fuera de ficha técnica en las que se probó la pregabalina mediante ensayos clínicos de baja calidad desde el año 2001. En palabras de los autores:
«Nuestro análisis demuestra que el estatus de superventas de la pregabalina se consiguió gracias a un gran volumen de investigación dirigida a demostrar alguna eficacia de la pregabalina en al menos 33 nuevas indicaciones. Los resultados de los ensayos clínicos exploratorios, si se difunden ampliamente, fomentan el uso de la sustancia fuera de ficha técnica, especialmente cuando estos estudios no se continuan con pruebas confirmatorias.»
Es decir, Pfizer utilizó masivamente ensayos clínicos exploratorios de muy mala calidad, fáciles de manipular, con «reprints» que contradicen las recomendaciones de uso, para demostrar una posible eficacia en indicaciones distintas a las aprobadas (meras hipótesis) que, la mayoría de las veces, no fue seguida de una investigación confirmatoria.
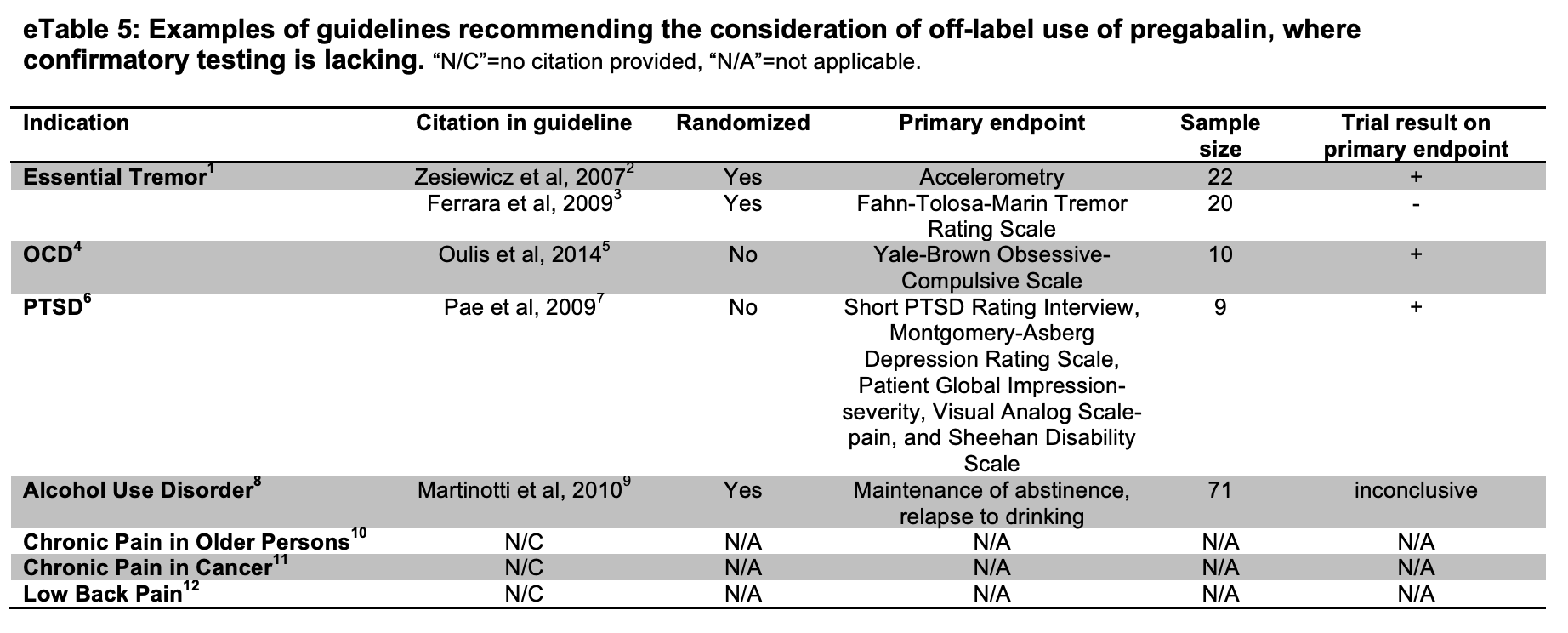
A los médicos, posteriormente, se les venden estos ensayos exploratorios -con la colaboración inestimables de las sociedades científicas (ver arriba tabla con las indicaciones fuera de ficha sin evidencias de calidad incluidas en GPC por sociedades científicas)- como conocimiento sólido confirmado y todos contentos porque «parece ciencia» (aunque, no lo es).
Pfizer actúa con gran racionalidad comercial pero contra la racionalidad médica con un argumento tipo: «¿Para qué voy a pagar caros ensayos clínicos de calidad si me valen igual los malos y baratos para vender mis productos? Indicaciones ampliamente utilizadas como la lumbalgia se han basado en ensayos clínicos exploratorios nunca confirmados posteriormente pero que, como vemos arriba, sí han aparecido reflejadas en GPC:
«A pesar de que ha transcurrido casi una década desde la primera publicación de un ensayo exploratorio no concluyente sobre lumbalgia, hasta la fecha no se han publicado ensayos confirmatorios»

La realización de ensayos clínicos exploratorios (o similares en calidad) -que establecen indicaciones después incorporadas a la práctica clínica a través de expertos, formación comercial y GPC como si fueran conocimiento sólido- constituye una estrategia generalizada hoy en día en medicina. Por ejemplo, recientemente Juan Gérvas difundía un texto del JAMA que evaluaba el número de indicaciones existentes en las GPC europea y norteamericana basadas en evidencias de primer nivel (Grado A): en 2018 no superan, en las guías norteamericanas (ACC/AHA), el 8,5% (disminuyendo respecto al 2009):
«En esta revisión sistemática de 51 documentos de directrices actuales que incluían 6329 recomendaciones, el 8,5% de las recomendaciones de las directrices de ACC/AHA y el 14,3% de las recomendaciones de las directrices de ESC se clasificaron como nivel de evidencia A (respaldado por la evidencia de múltiples ECAs), en comparación con el 11,5% de las recomendaciones en una revisión sistemática de las directrices de ACC/AHA realizada en 2009.»
¿Significa que los medicamentos o intervenciones médicas sin evidencias grado A son inútiles y que todas las que tienen este grado máximo son efectivas? Pues no. Este es el problema de MBE. Mientras sigamos pensando que los procedimientos para clasificar y jerarquizar las evidencias son equivalentes a la seguridad con la que podemos utilizar tecnologías e intervenciones médicas en la clínica, la medicina seguirá instalada en una indigencia intelectual que permite la masiva utilización de peligrosos medicamentos como los gabapentinoides mientras se persigue de manera inmisericorde prácticas empíricas recomendadas en un contexto ético profesional. Como decíamos en una reciente entrada, en los grises nos la jugamos:
«Por eso es necesario superar una jerarquía del conocimiento médico que privilegia el ensayo clínico para adoptar un pluralismo metodológico equilibrado donde, dependiendo del área que queramos iluminar o comprender, tendremos que utilizar investigación molecular, clínica, cualitativa, las herramientas de la network medicine, la epidemiología poblacional, comunitaria o la clínica, las estrategias de la investigación acción participativa o las propuestas de Berwick de “pragmatic science”»

Gary Smith en su divertido y esclarecedor texto sobre el generalizado mal uso de la estadística, señala que la facilidad con la que las personas creen en las estadísticas estaría sustentada en la selección evolutiva de los humanos que mejor generan patrones explicativos y más crédulos se muestran con ellos:
«Desafortunadamente las habilidades para reconocer patrones y actuar en consecuencia, que han sido ciertamente muy útiles para garantizar la supervivencia de nuestros ancestros, se han convertido en una fuente de sesgo en un mundo complejo lleno de datos»
Y continua:
«Esta tendencia innata al error cognitivo nos hace especialmente susceptibles al engaño estadístico (statistical deceptions). Asumimos demasiado rápido que patrones descritos estadísticamente y etiquetados como «·evidencia» tienen sentido en la realidad… nuestra vulnerabilidad procede de un deseo profundo en darle sentido al mundo»
Desde luego, hay muchas fuentes de incertidumbre en la clínica; y la industria juega con ese anhelo profundo de encontrar un patrón para reducir esa incertidumbre que tienen todos los profesionales sanitarios. Desde el punto de vista cognitivo, al médico le sirven igual las buenas o las malas evidencias.
«La certeza es un sesgo emocional», como escuchaba ayer en la genial conferencia del Dr. Daniel Flichtentrei, donde justifica por qué la medicina clínica debe recuperar su hegemonía intelectual sobre el enfoque algorítmico y simplificador de la MBE.
Pluralismo metodológico, conocimiento de los factores (económicos, políticos, culturales, profesionales, académicos) que determinan el desarrollo de la tecnociencia, aceptación de nuestras limitaciones cognitivas, paradigmáticas (hemos sido educados en un modelo biológico incapaz de explicar la mayoría de las cosas que les pasan a los pacientes) y de comunicación, son fundamentales para que la medicina clínica no vuelva a convertir en superventas «basura tecnológica» como los gabapentinoides. Como decíamos al final de esta entrada:
«No puede haber paz para los médicos mientras sigan existiendo casos como la intoxicación masiva con gapentinoides a la que se ha sometido a la población. No puede haber paz para la industria mientras siga con prácticas comerciales fraudulentas que hacen daño a las personas, corrompen la ciencia y minan la idea de que pueda existir una profesión médica verdaderamente independiente al servicio de la sociedad y los enfermos.»
Abel Novoa es médico de familia y presidente de NoGracias

Me lo recetó, un médico traumatólogo forense, y me comentó, que este medicamento, estaba indicado, para enfermedades epilépticas, pero, que actuaba muy bien, con mi problema. Porqué, tenía que ver, con un problema, no se si es cerebral, o neuronal. Sé que me comentó esto.
Yo lo tome, y me sentó muy mal, hasta el punto que tuve que ir a urgencias.
Entonces deje de tomarlo, puede que haya otro medicamento, como el Tramadol, pero a mi, las contraindicaciones, me tiran para atrás,
En esta hoja de evaluación también se aportan datos interesantes:
https://sescam.castillalamancha.es/sites/sescam.castillalamancha.es/files/documentos/farmacia/hem_2_2019_gabapentinoides_nuevas_evidencias_para_reconsiderar_su_uso_0.pdf
Saludos a todos
Pues la verdad que ya hace tiempo que se tenía que haber dejado de especular con a salud de los persona enferma
A mí me hizo muy mal,no dormía,no tenía ganas de nada,él dolor no me lo quito. Hasta me caí varias veces.