Pocas enfermedades asustaban más a los padres y madres a principios del siglo XX que la polio. La polio aparecía en los cálidos meses de verano ocasionando un terror semejante al que ahora estamos viviendo. Los parecidos, entre las enfermedades y los procesos científicos que han llevado al desarrollo de las vacunas, existentes entre la polio y la COVID, nos van a permitir realizar un análisis crítico y extraer algunas conclusiones que creemos pueden ser útiles tanto para la ciudadanía como para las profesionales sanitarias, en estos momentos de incertidumbre.

Philip Roth en su novela “Némesis” relata la repercusión que la epidemia de polio producía cada verano, en las primeras décadas del siglo XX, en las ciudades norteamericanas que, como la idílica Newark, se transformaban en trampas epidémicas. De manera semejante a la infección por SARS-CoV-2, la poliomielitis era inofensiva para la mayoría de las personas. Algunos, en cambio, sufrían parálisis temporal y, otros, permanente; unos pocos fallecían. A diferencia de la COVID, la polio afectaba sobre todo a niños.

Muchas personas sobrevivientes de la polio quedaban discapacitados de por vida convirtiéndose en un recordatorio del enorme número de víctimas jóvenes que esta enfermedad se cobró. Aún hoy, en nuestro país, podemos ver las secuelas de esta enfermedad entre nuestros mayores, personas con deformidades en sus piernas que les hacen cojear, llevar prótesis o ir en silla de ruedas porque “pasaron la polio”. Hoy, igualmente, los daños colaterales en las víctimas con síntomas persistentes COVID, el terrible perjuicio, en forma de aislamiento, de las personas que viven en comunidades residenciales o las consecuencias económicas y sociales para los colectivos más vulnerables, son también un recordatorio de lo frágil que es nuestra condición.
La polio había estado con la humanidad desde siempre, pero circulaba poblacionalmente a niveles bajos. Fue paradójicamente a raíz de la mejora de las condiciones sanitarias de las grandes urbes cuando la infección por el virus alcanza condiciones epidémicas. Antes, el contacto con aguas fecales contaminadas producía cierta inmunidad en la madre y el lactante.

Un aparente progreso humano traía su cara oscura en forma de epidemia, algo que también se ha descrito con esta pandemia, muy relacionada con la explotación salvaje de los recursos naturales. La pandemia del SARS-CoV-2 no es un desastre natural, como no lo fue la de la polio. Progreso y retroceso están siempre vinculados.

El esfuerzo investigador para encontrar una vacuna contra la polio fue, como el que ha ocurrido con la COVID, extraordinario. La National Foundation for Infantile Paralysis (NFIP) norteamericana recibió, desde su creación en 1937 auspiciada por el -afectado de polio- presidente Roosevelt, ingentes fondos públicos y privados.

Al igual que con la vacuna basada en el ARN mensajero, existía una investigación básica detrás de la vacuna de la polio que fue esencial para su posterior desarrollo.

La investigación de los premios Nobel John Enders, Thomas Weller y Frederic Robbins, de la Harvard University, financiada por la NFPI, que cultivaron por primera vez el virus de la polio en tejidos no nerviosos, puso los cimientos del desarrollo de la vacuna.

Desde los primeros estudios de Jonas Salk en 1951 hasta el inicio de los ensayos clínicos pasaron unos vertiginosos 4 años no exentos de fuertes controversias científicas y sociales como las que provocaron la utilización de niños con discapacidad para evaluar la seguridad, las dudas con la excesiva rapidez del desarrollo de la vacuna o el propio diseño del ensayo clínico, con la participación de 1.800.000 niños (que muchos consideraron «conejillos de indias») y la existencia (para el propio Salk, algo inmoral) de un grupo control que recibió placebo.

La NFIP (con continuos y triunfales comunicados en cada fase del desarrollo de la vacuna) y la prensa estimularon el optimismo público y jugaron con el drama de la situación. Probablemente, hasta el desarrollo de las vacunas actuales contra la COVID, ningún descubrimiento médico había sido cubierto periodísticamente con tanta intensidad. La notoriedad de la vacuna socavó el control de la comunidad científica (la necesaria parsimonia que requiere la investigación). El público clamaba por la vacuna, haciendo cada vez más difícil para los científicos resistir la demanda de ensayos clínicos masivos.

Esto nos suena.
El 25 de abril de 1954, el Comité Asesor de Vacunas de la NIFP estableció las directrices finales, dando su aprobación para los ensayos. Al día siguiente comenzaron las pruebas de campo con más de 1.800.000 niños participando. Ningún experimento médico había sido tan grande y había atraído tanto la atención del público.
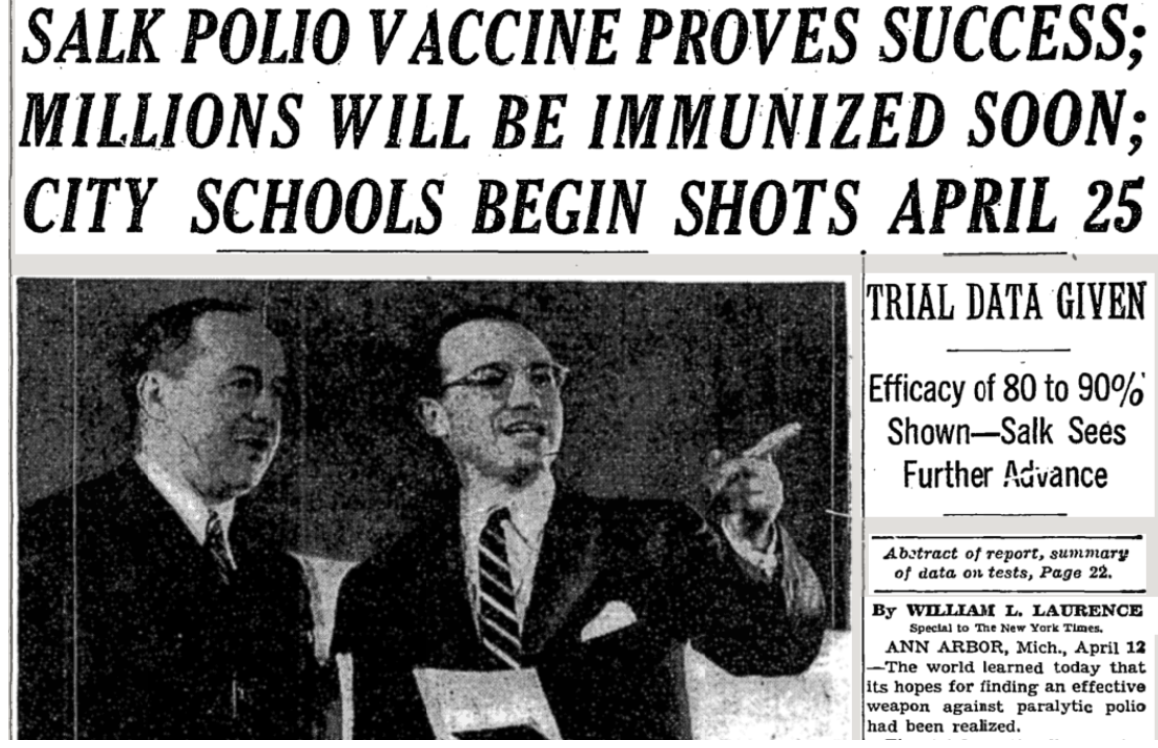
El 12 de abril de 1955, tan solo 4 años después de las primeras investigaciones clínicas de Salk, y coincidiendo con el décimo aniversario de la muerte de Roosevelt, se publicó la evaluación de la vacuna: segura y con una eficacia del 80-90%. La vacuna fue un tremendo éxito.

Este éxito no significó el fin de la enfermedad aunque sí un notable control, sobre todo en los países occidentales. Este verano la OMS declaraba África libre de polio salvaje tras cuatro años sin ningún caso. El 90% del mundo está libre de polio en la actualidad. Solo en zonas rurales de Pakistán y Afganistán persiste el virus natural y la enfermedad sigue siendo endémica. Han pasado casi 70 años desde el inicio de la vacunación.
El desarrollo de la vacuna contra la polio no fue un camino de rosas, con actuaciones que hoy consideraríamos inmorales, importantes polémicas científicas, intereses políticos cruzados y un contexto informativo público de máxima vigilancia y enormes expectativas (un hype, diríamos ahora). El desarrollo de la vacuna de la polio marcó la política norteamericana de laissez faire con las farmacéuticas y sirvió para publicitar la superioridad de la industria y la investigación norteamericana, igual que lo hizo antes el Proyecto Manhattan (desarrollo de la bomba atómica) y lo haría después la llegada del hombre a la Luna.

La vacuna de la polio es un hito en el desarrollo de la llamada “Big Science” (el paradigma de investigación colaborativa -con grandes fondos estatales y de instituciones sin ánimo de lucro- que siguió a la Small Science, la del investigador heroico solitario)

La vacuna de la polio -para James Le Fanu- marca los 40 años denominados “gloriosos” en el desarrollo de la medicina contemporánea, que el autor cierra con el descubrimiento del Helicobacter como agente etiológico de las úlceras gástricas en 1984. Aunque posteriormente hay grandes innovaciones, como el tratamiento de la infección por VIH o de la hepatitis C, es llamativa su escasez si comparamos con los «gloriosos 40 años» y consideramos la ingente entrada de recursos financieros y tecnológicos en las últimas tres décadas, y los avances de la investigación básica. Gran parte de estos descubrimientos se realizaron con unos estándares científicos y regulatorios mucho menos exigentes que los actuales, con grandes dosis de conocimiento experiencial no controlado y, desde luego, con una importante confianza pública en la ciencia y los médicos, como la que permitió un experimento a doble ciego con casi dos millones de niños, algo impensable en nuestros días.

La Big Science deja paso a la Revolución Tecnocientífica en la década de los 80, cuando gobiernos e instituciones sin ánimo de lucro dejan definitivamente la iniciativa investigadora a la industria privada farmacéutica, fruto de políticas desregulatorias y privatizadoras inspiradas por los postulados neoliberales de Reagan y Thacher, y que conducen, a la postre, a una progresiva captura comercial del conocimiento científico.

La hegemonía industrial en los procesos de generación de conocimiento biomédico produce una gigantesca crisis que justifica el nacimiento de organizaciones como NoGracias, y otras muchas en todo el mundo, que, desde planteamientos científicos, critican la deriva institucional que este control comercial produce en el conocimiento, en las prioridades de investigación y en el mismo desarrollo de los sistemas de salud.
Sin ninguna duda, el contexto de desarrollo de las vacunas para la infección por SARS-CoV-2 es el peor posible: necesidad de resultados en el corto espacio de tiempo, grandes expectativas sociales, compras masivas de los gobiernos de prototipos farmacológicos y diagnósticos en investigación, ensayos clínicos totalmente controlados por la industria tanto en su desarrollo como en la publicación de resultados.

Ciertamente, se publicaron los protocolos de los ensayos clínicos por cuatro de los promotores (“real time transparency”) antes del inicio de la fase III de los experimentos (no sin una campaña previa), y el diseño fue realizado por cada promotor, siguiendo directrices de la FDA. Ha quedado, sin embargo, espacio para cierto abuso interpretativo de los resultados (por ejemplo, presentar lo que son datos provisionales como definitivos, como expresan las licencias provisionales y de emergencia dadas por la FDA y la EMA, con «autorización provisional por circunstancias excepcionales, con un mínimo de calidad y seguridad») y la inaudita pertenencia a las empresas de la mayoría de los científicos que firman los artículos.

La divulgación inicial comercial y no científica, con gigantescos movimientos especulativos financieros, no ha contribuido a generar credibilidad. Y la debilidad de las agencias reguladoras, presionadas por gobiernos y medios de comunicación, intereses económicos de sectores necesitados de “buenas noticias” y la propia industria, etc. tampoco es la mejor salvaguarda.
Tomada de https://pubmed.ncbi.nlm.nih.gov/30803823/
Sin embargo, hay resultados y son muy esperanzadores. Se culmina una prometedora línea de investigación iniciada hace al menos tres décadas gracias al desarrollo no solo de las tecnologías de secuenciación genética sino también de bioinformática.

La creación de las vacunas para la COVID ha sido posible gracias a plataformas público-privadas de colaboración mundial potentísimas, en un proyecto internacional nunca visto anteriormente con esta dimensión y financiación.

El seguimiento público de esta “ciencia en directo” ha sido intensísimo y todos los actores (científicos, empresas, gobiernos y agencias reguladoras), en un clima de enorme controversia pública, tienen mucho que perder si se defraudan las expectativas generadas. Es indudable que el complejo médico-industrial se enfrenta a su propia supervivencia, como le ocurre a todo el sistema económico, por lo que no es un buen momento para «poner los negocios en primer término».

Al modelo le cuesta negar su propia lógica. Así lo estamos viendo, por ejemplo, con el escándalo de las patentes (la vacuna de la polio no se patentó), la falta de transparencia de los contratos de las multinacionales con la Unión Europea, la insuficiencia de datos crudos de los ensayos clínicos, etc. Y, aunque no es imposible «otro Tamiflu«, no cabe duda que es poco probable.

Aspectos como la posibilidad de venta libre en farmacias son muy criticables por la pérdida de equidad en su distribución.
Desde luego, los ensayos clínicos, aun siendo prometedores, no eliminan toda la incertidumbre (ni van a ser capaces nunca de hacerlo). Además, resulta altamente improbable que acertemos con el “primer tiro”. La vacuna inactiva de Salk fue posteriormente sustituida en los programas de vacunación por la oral de virus atenuado de Sabin, que ofrecía la ventaja de ser capaz de generar inmunidad de por vida y contribuir a la vacunación pasiva al excretar, los vacunados, cepas de virus atenuados que infectaban vía feco-oral a las personas no inmunizadas. Esto fue posible gracias a que los equipos investigadores de Sabin continuaron sin «dejarse intimidar» por el éxito popular de Salk organizando un masivo ensayo clínico con más de 10 millones de niños rusos gracias a la colaboración (en plena guerra fría) con científicos soviéticos

También gracias a que la investigación con la vacuna de Salk continuó, a pesar de la generalización mundial de la de Sabin, desde el año 2000, en EEUU (desde el 2004 en España), se ha regresado a una vacuna de virus muertos perfeccionada -con problemas de distribución de carácter especulativo– para evitar la polio postvacunal que ocurría en un número pequeñísimo de personas que utilizaban la de virus vivos atenuados.

Todavía hoy se siguen publicando nuevos prototipos vacunales para la polio.
¿Qué nos enseñan las vacunas de la polio sobre las vacunas contra la COVID?
A. Que no vamos a tener todas las incógnitas resueltas antes de comenzar la vacunación: por ello, la utilización de uno de los mecanismos regulatorios de la UE para facilitar el acceso temprano a los medicamentos que satisfacen una necesidad médica no cubierta, como es el uso de una “autorización de comercialización condicional”, aunque no exenta de riesgos, es el formato más adecuado. Se exige a las empresas que comercializan las vacunas seguir proporcionando los resultados de sus ensayos clínicos principales, que tienen un seguimiento de 2 años.
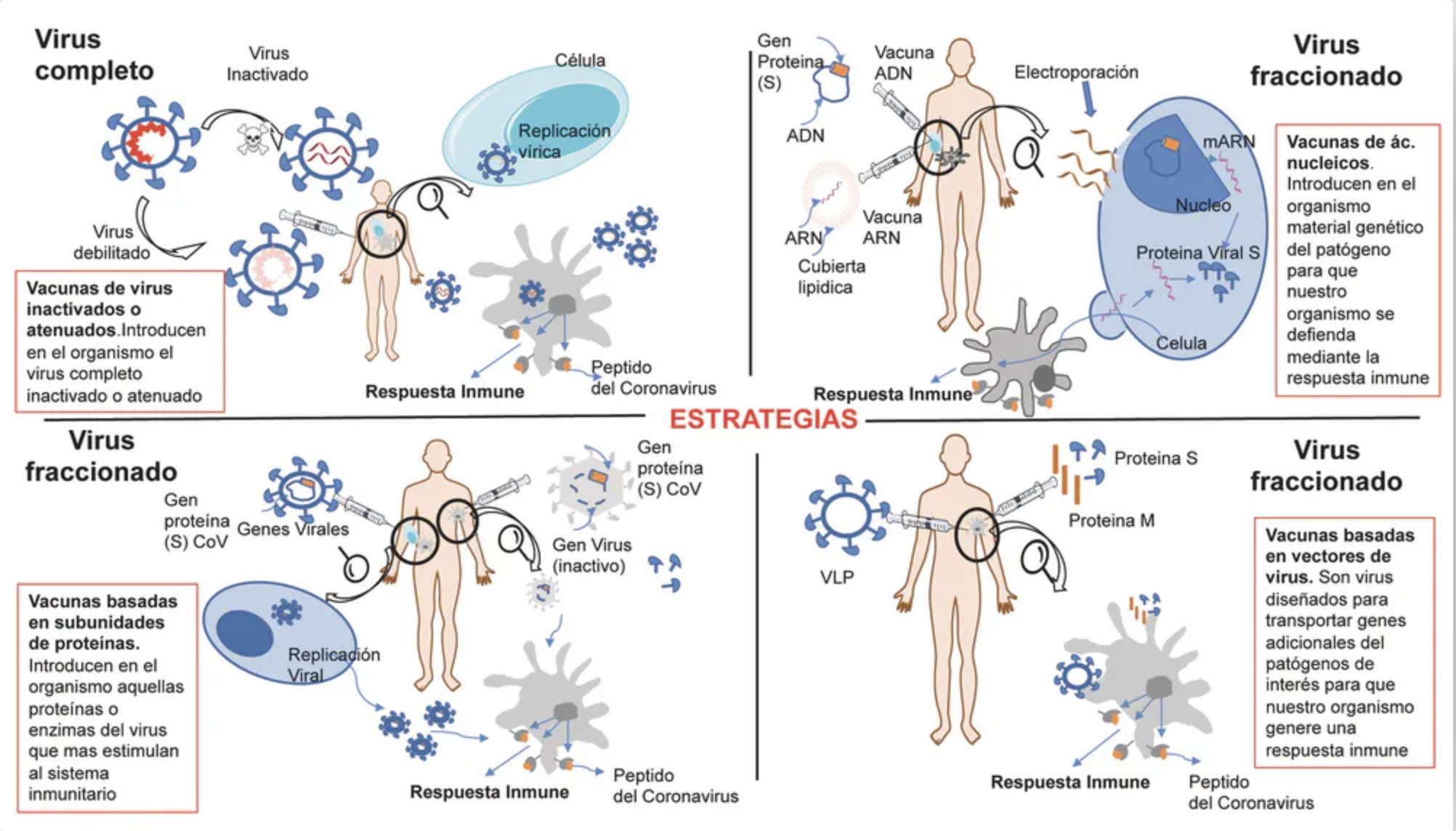
B. Que es poco probable un éxito completo y a la primera: es importante seguir con la investigación de otras vacunas (AstraZeneca, inglesa; Convidecia, china; Coxavid, india; Sputnik V, rusa, etc) con distintos mecanismos de acción. Necesitamos más de un caballo ganador. Hay que tener siempre un plan B (y C, D,E..) y estar preparados para cambiar la estrategia ante nuevas evidencias que vayan apareciendo. Esto no puede implicar una recomendación de no iniciar el programa de vacunación. No moverse, buscando excesivas certidumbres científicas, ignora la manera cómo se han introducido otras vacunas, medicamentos y tecnologías médicas (polio, antiretrovirales contra el VIH, innovaciones quirúrgicas) que se han ido perfeccionando a lo largo del tiempo una vez estaban siendo utilizadas.
C. Que debemos monitorizar de manera activa los posibles efectos secundarios, especialmente los raros y graves que solo se observan tras vacunaciones masivas porque podría suceder que esos casos raros (como la polio postvacunal con la vacuna de Sabin) obliguen a cambiar de tecnología. Ya pasó con la vacuna del dengue que tuvo que ser retirada en Filipinas tras detectar efecto adverso grave después de vacunar a casi 1 millón de niños.

D. Que no debemos exagerar las certidumbres. Entre las razones esgrimidas por las autoridades para no volver antes a la vieja vacuna de Salk fue la desconfianza en las vacunas que iba a generar el nuevo cambio. En una sociedad hiperinformada como la nuestra debemos transmitir con claridad las incertidumbres existentes en los experimentos y la necesidad de atender a las garantías del proceso: transparencia y rendición de cuentas. Hay que estar preparados para un cierto fracaso con los primeros modelos de vacuna sin que ello contribuya necesariamente al desprestigio social de la ciencia o a una enmienda a la totalidad del proceso de introducción de estas vacunas.

E. Que debemos fortalecer la supervisión pública. Si algo nos han enseñado estas décadas de hegemonía comercial es que no es posible confiar en los mecanismos de control postcomercialización, en gran medida capturados por la industria. Hoy es más importante que nunca contar con mecanismos activos de supervisión por parte de las autoridades, algo que, en este momento y por lo que sabemos, no está sucediendo o no suficientemente.

F. Que la urgencia no puede escamotear la participación de la ciudadanía que tiene que estar presente en los debates sobre los riesgos y los beneficios de las vacunas, sobre quién debe vacunarse antes y por qué, etc.
G. Que debemos aceptar las limitaciones del ensayo clínico: los grandes avances científicos en medicina no han ocurrido sin cierta dosis de conocimiento experiencial y exploración de múltiples mecanismos inferenciales. La hiper-regulación basada en el ensayo clínico solo ha contribuido al control comercial, al poner unos estándares asumibles, casi exclusivamente, por las grandes corporaciones.

La vuelta al juicio clínico por la que aboga David Healy y su llamada a evitar entender que los ensayos son la única herramienta válida en medicina para establecer relaciones causales sobre los efectos de los medicamentos, es, hoy, más necesaria que nunca.
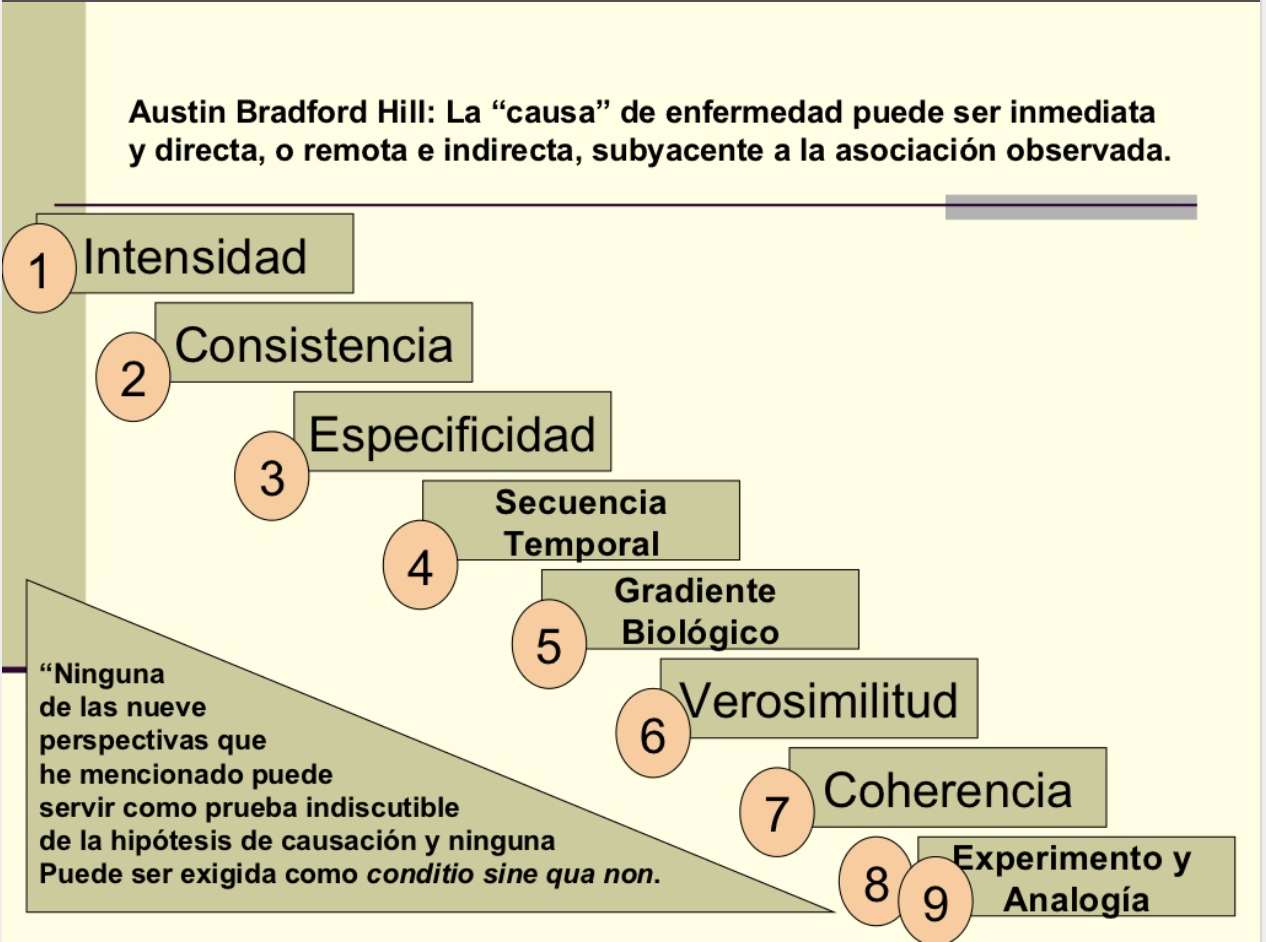
Esta vacunación puede ser una oportunidad para volver a cierta sofisticación en la evaluación de la causalidad tras las intervenciones médicas, mucho más cercana al enfoque complejo, precisamente, del inventor del ensayo clínico, Bradford Hill. No solo de ensayos clínicos vive la medicina.

H. Que el control de la pandemia no es plausible que se consiga exclusivamente mediante la vacunación ni, desde luego, en el corto plazo. Hay que preparar a la sociedad para que acepte este escenario. Habrá que seguir con las medidas universales de prevención, así como con el fortalecimiento de los sistemas públicos de salud y las políticas encaminadas a disminuir las inequidades sociales, sustrato de la desproporcionada infectividad de ciertos colectivos vulnerables. El control de la pandemia por SARS-CoV-2 será, con mucha probabilidad y como viene siendo hasta la fecha, lento, multicomponente e, inevitablemente, contará con la vieja estrategia del ensayo-error, por lo que los mecanismos científicos y públicos de evaluación son fundamentales.
I. El conocimiento científico nunca ha estado libre de influencias sociales -ajenas a los valores cognitivos (o epistemicos)- de carácter político, económico, cultural, etc. Hoy, el conocimiento se genera como producto de mercado (commodity) por un complejo entramado de empresas, universidades, equipos médicos e instituciones públicas, claramente desequilibrado en las últimas décadas por el aplastante poder económico (y, por tanto, político) de de la industria farmacéutica, favorecida por las amañadas reglas del teóricamente libre mercado. Igual que esta pandemia ha puesto en evidencia la necesidad de contar con un servicio de salud público fuerte y preparado (y esta realidad está ya más en el terreno de los hechos incontrovertibles que en el del debate político), esta vacuna y su despliegue pueden ser una oportunidad para recuperar el equilibrio en el sistema tecnocientífico gracias a la actualización de los mecanismos públicos de supervisión y control y una nueva gobernanza en la colaboración público-privada (aquí, aplíquense todas las precauciones posibles).
En suma:
Vacunas, si pero…. con escepticismo, esperanzado mas no ingenuo; control público y científico independiente y sólido; transparencia, rendición de cuentas y participación ciudadana; divulgación equilibrada sin exageraciones o triunfalismos, preparando a la ciudadanía para resultados en el medio/largo plazo; sofisticación epistémica y complejidad en las estrategias, evitando que la solución tecnológica eclipse la búsqueda de enfoques sociales y políticos dirigidos a las causas de las causas.
Editorial elaborado por Abel Novoa que ha contado con aportaciones, en forma y fondo, por orden alfabético, de José Aguilar, Elena Aguiló, Mara Cabrejas, Marc Casañas, Juan Gérvas, Joan-Ramon Laporte, Mercedes Pérez-Fernández, Miguel Pizzaneli, Carlos Ponte, Roberto Sánchez y Gemma Torrell


lamentable la comparación, auqueu todas las comapraciones sean odiosas. Dedicar 3/4 del articulo sobre la vacuna de la polio y no un repaso a lo que sabemos de la COVID-19 y el SARS-COV-2 ,indica en primer lugar defensividad en segundo lugar demagogia y probablemente también deshonestidad. La cuestión clave es la dimensión y impacto de la COVID-2 y si se justifica aceptar ensayos tan poco transparenes con los investigadores todos empleados de Pfizer, enmascaramiento insuficiente de lso grupos, algo tan básico en un ensayo. Es muy dificil resistir la presión en esta circusntancias. Firmemente creo que no debería iniciarse la vacunación en estos momentos. Lo logico sería esperar a la próxima campaña en Otoño del 2021 porque la teercera ola va a ser, con todo probabilidad, muy poco dañina, sobre todo si de uan vez se cambia de estrategia. nO gracias me ha decepcionado profundamente.
Sin embargo a mi el punto de vista adoptado por la editorial me parece un acierto. El relato sobre la vacuna de la polio (podría haberse hecho con otras epidemias de la historia, o incluso con un relato del mundo clasico ) relacionándola con la de la COVID-19 (sin afirmar solicitudes) nos ayuda a reflexionar.
Sobre aquel proceso tenemos lo que no tenemos sobre las vacunas COVID: perspectiva. Diariamente y tenemos descripciones de lo que sabemos y sobre todo lo que no sabemos de las vacunas y de las farmacéuticas. Con un problema para todos: no sabemos en absoluto que va a ocurrir. Con las luces y sombras de la polio y su vacuna si lo sabemos. Y consideraciones finales de la editorial parecen cautas y ponderadas.
Si creyéramos que la situación en lugares como Baleares (o en Londres) es una tercera ola, me parece aventurado pensar que con toda probabilidad va a ser muy poco dañina. Sin necesidad de leer los datos diarios, les ánimo a venirse mañana conmigo unas cuantas horas a mi hospital (HU. Son Espases), con el personal reincorporado tras anularse apresuradamente las vacaciones.
El tercer incremento, o tercera ola, va con todos los datos que se pueden extraer en el mismo sentido que los anteriores: aumento de ingresos hospitalarios, aumento de ingresos uvi y su correspondiente mortalidad.
La táctica abordada hasta ahora por las autoridades sanitarias ha sido soportar la demanda covid con la infraestructura sanitaria habitual, con el riesgo de colapso más el decremento a la asistencia de todo lo demás que eso conlleva. La respuesta general asociada a la ocupación hospitalaria ha sido disminuir actividad ciudadana, con la repercusión económica enormemente grave que tal medida supone.
Todo lo anterior refuerza una vacunación, cuanto antes mejor, independientemente y de espaldas a las puras objeciones médicas que se puedan formular.
Gracias por el excelente trabajo!
Igual con tantass batallitas sobre la polio, no he entendido bien laas justificaciones cientificas a dos afirmaciones: Que la vacuna tiene unos riesgos razonables y que hay que autorizarla por el estado de necesidad. Por favor Vicente me lo explicas siempre he admirado su dolidez cienfifica y tu capacidad de resistir chantajes
¿Te refieres a este hospital?
13-08-2020 | Actualidad | Noticias | Nacional | Pandemia de coronavirus
Nueve sociedades médicas alertan de la alta probabilidad de un nuevo colapso sanitario
Nueve sociedades médicas alertan de la alta probabilidad de un nuevo colapso sanitario
Etiquetas: Coronavirus en Españacolapso en urgenciasCovid-19SARS-CoV-2coronavirus
15-01-2018 | Actualidad | Noticias | Local
Son Espases deriva pacientes a otros centros para no colapsar Urgencias
Son Espases deriva pacientes a otros centros para no colapsar Urgencias
Etiquetas: Hospital Son Espasescolapso en urgenciasderivación de pacientessanidad privadaPalmaPalma de Mallorca
12-01-2016 | Actualidad | Noticias | Local
UGT denuncia que los hospitales de Balears están «colapsados» antes de que llegue la gripe
UGT denuncia que los hospitales de Balears están «colapsados» antes de que llegue la gripe
Etiquetas: Hospital Son EspasesHospital Son Llàtzercampaña contra la gripecolapso en urgenciasPalmaPalma de Mallorca
Colapso en urgencias de Son Llàtzer
12-01-2016 | Imagen
Colapso en urgencias de Son Llàtzer
Imagen de un pasillo en el hospital de Son Llàtzer este mismo martes.
Etiquetas: Hospital Son Llàtzercolapso en urgencias
16-02-2015 | Actualidad | Noticias | Local
CCOO denuncia un nuevo colapso en Urgencias del hospital Son Espases
Etiquetas: CCOO BalearsHospital Son Espasescolapso en urgenciasPalmaPalma de Mallorca
08-01-2014 | Actualidad | Noticias | Local
UGT denuncia colapso en las Urgencias de Son Llàtzer por falta de camas
Etiquetas: Hospital Son LlàtzerUGT Balearscolapso en urgenciasPalmaPalma de Mallorca
URGENCIAS DEL HOSPITAL SON ESPASES
23-06-2012 | Imagen
URGENCIAS DEL HOSPITAL SON ESPASES
Imagen de la zona de urgencia en el hospital de Son Espases, en un día de colapso.
Etiquetas: Hospital Son Espasescolapso en urgencias
19-06-2012 | Actualidad | Noticias | Local
Colapso en las Urgencias de Son Espases, aunque los médicos niegan su huelga de celo
Colapso en las Urgencias de Son Espases, aunque los médicos niegan su huelga de celo
Etiquetas: Hospital Son Espasescolapso en urgenciasPalmaPalma de Mallorca
La verdad es que el artículo resulta curioso para la linea habitual de «No Gracias». Cargado de contradicciones que hacen difícil interpretarlo; tan notorias como las que aparecen en el resumen: «En suma:
Vacunas, si pero…. con escepticismo, esperanzado…».
Soy un hombre simple de entendederas y me cuesta imaginar una esperanza esceptica, me cuesta entender que se acometa una campaña de esta envergadura sobre una esperanza, sin datos claros; y aunque los datos no fueran claros, que al menos no se nos oculten para que, al menos, las dudas puedan ser más claras. No entiendo (salvo por intereses económicos o políticos) que se adopte esta decisión sin exigir esos datos; y estaría más tranquilo sin patente de vacuna, como con la polio. La comparación con la polio, aparte de ciertas similitudes, resalta estas dos diferencias notorias que aumentan mi desconfianza actual: beneficio privado y ocultación de datos. Debe ser los más elemental para el vendedor de coches: generar confianza del cliente, abrir el capó, no ocultar información; lo que le vendo es bueno, mírelo usted.
El discrepar de compañeros que son mis referentes cotidianos, me produce cierto desconcierto. Es verdad que cuando queremos mantener una idea siempre encontraremos otros referentes para ello (Peter Doshi serviría en este caso, entre otros), pero si uno no quiere ser cabezota debe analizar los datos con objetividad; y el problema es que, en este cambio de «No Gracias» con el » Vacuna si pero…», no encuentro nuevos datos a analizar.
Otro hecho que me inquieta más, paulatinamente, es el enorme esfuerzo y progreso científico realizado para contener la difusión del virus, y el casi nulo avance realizado en el conocimiento de las causas que producen la mala evolución en contados casos; lo de la edad y los grupos de riesgo me resulta poco convincente.
Supongo que la expresión “NoGracias” no es un punto de partida, sino una conclusión de llegada tras el análisis de material suficiente para ello. De lo contrario estaríamos más ante una ideología que ante un balance científico. Mientras ese material se obtiene y cuando aún no lo hay, no queda más remedio que proceder por aproximaciones, tanto en la evaluación de la amenaza como en la probabilidad del éxito de la respuesta. Es decir, proceder como se procede la mayoría de las veces en la medicina de cada día.
Dada la actual situación de amenaza y la consecución de las vacunas, con los resultados parciales que se quiera y en la fase que necesariamente se está, es de cajón que se va a proceder a vacunar masivamente y de forma mundial. El artículo no hace otra cosa que reconocer esos hechos consumados que, por otra parte, es el camino corriente en todo momento decisivo parecido histórico, y que probablemente mejor que la vacuna de la polio, lo ilustra la vacuna de la viruela. Y si sale con barba será San Antón y si no La Purísima, pero que se va a vacunar, es que ya lo estamos viendo.
Más interesante pues que reconocer esa acción, ya tomada volens nolens, sería valorar y sopesar que grupos de riesgo deberían vacunarse y que grupos no, u otras estrategias pertinentes que podría debatirse entre todos. Las decisiones que adopte un comité editorial cualquiera les representa quizá a ellos, pero no son necesariamente extrapolables a todos. Idealmente, aquí venimos a pensar y no a que nos lo den ya hecho.
Apreciado José-Ramón Loayssa,
Te recuerdo en Pamplona, diciembre 1990, organizando las IX Jornadas de Debate en Salud Pública, editadas por tí como libro. Desde entonces te he seguido en Atención Primaria y otros medios. No creo en los debates artificialmente segmentadores en redes sociales. Mucho mejor hablarse pero no se trata tampoco de ignorar el par de preguntas concretas que te agradezco aunque de vacunas seguro que sabes muchísimo más que yo.
Ciertamente el brillante paralelismo con la polio omite necesariamente que la covid es enfermedad del Antropoceno con el cambio climático como uno de sus elementos propiciadores. No obstante, la editorial nos ofrece una gran visión de la historia reciente de la Medicina y la Big Science sin olvidar en ningún momento las derivas institucionales -una autocita muy justificada- ni las presiones de todo tipo sobre lo que han elaborado mucho y bien los autores.
Riesgos razonables y autorización por necesidad (condicionada) creo se cubren adecuadamente en los nueve puntos de la A a la I…pero con la incertidumbre hay que vivir: Es un ratoncillo no reservorio de patógenos de esta loncha de Emmental que son las vacunas y se combate con la investigación que irá llegando. En cambio el ratoncillo de la desinformación puede venir propiciado por una desconfianza excesiva.
Finalmente, destacaría la parte propositiva de la editorial, de nuevo en los apartados A a I, que encuentro casi antológica: Cuidar el prestigio de la ciencia, transparencia y claridad, reconsiderar causalidad, abarcar los aspectos sociales, vuelta al juicio clínico, no tanto más Estado como mejor Estado…
Un abrazo,
No hay ningún nexo científico que una el Cov 2 con el mito de la calentología.
Siento mucho mi tono, estamos con un debate abierto en tornoa cuestiones tan importantes como la letalidad, la mortalidad diferencial, la muerte con o por COVID, la estrategia ante la epidemia (focalizada en vulnerables o restrcción indiscirminada de la vida económica y social9 aparecen las vacunas como tapàdera de uns gestión funesta. la prisa está hay no en las vidas que va a ahorrar una administraión precipitada con muchas incognitas de una vacuna respaldada en un estudio pco transparente, Paul Doshi no se cree la efectividad de 95% y pide los datos brutos.
No gracias ha hecho un apoyo innecesario y peligroso, su trayectoria demandaba una actitud mas exigente frente a la indusgtria y lso gdobiernos. Oponerse a la vacunación universal y discutir si procede vacuanr a los grupos de reisgo alta es para mi la altgernativa más esceptica espranzada.
Lo que me jha molestado del editorial es que no es un editorial es un circunloquio, al grano por favor jestificar la necesidad y valorar su costoefectividad de forma clara si no se tienen esos asqpectos claros pues se hace un comunicado en forma de preguntas y demandas. Insisteo sacar la polio es evitar ese debate.
çVicnete tambien te recurdo con afecto y como te dije en la respuesta particular siempre te he valorado mucho. Eres un referente fundamental especialmente en economia de la salud, disciplina especialmente relegada en esta crisis. Se habla de vidas salvada en ningun momento de años ganados sin incapacidad y con calidad de vida. ¿cual ha sido el costo de cada años salvado ¿45-000-000 de euros ? los 200.000.000 minimo en njuestro pais quehan supuesto que efectos en la salud colectiva pueden tener. ¿cuantas UCIs se pueden construir?
Gracias José-Ramón por tus amables palabras. Comprendo lo que dices y me apunto tres cuestiones a las que apuntas para cuando tengamos ocasión de comentarlas personalmente:
1/ ¿No vivimos una generalización del ‘mar de la incertidumbre’ a la que se referían Mercedes P y Juan G en 2004? Como te he comentado la incertidumbre se puede ir navegando con investigación. Lo que tiene remedio más difícil es la desinformación. El editorial diría que aporta mucha información.
2/ La compensación entre vidas o entre vida y medios de vida ¿no está implícita en la mayor parte de decisiones sociales? El 7 de abril ya nos referimos a la misma aquí: http://www.aes.es/blog/2020/04/07/la-salida-retomar-el-trabajo-fugong-fuchan/
3/ ¿Cuál es la medida de lo que pretende conseguirse? Cada uno de nosotros tendrá sus preferencias pero la dificultad estriba en la agregación de preferencias individuales para obtener una ‘preferencia social’ (teorema imposibilidad de Arrow). La participación social informada a la hora de establecer prioridades, por ejemplo, suele ser el remedio. Y cuanto más democrática e informada la participación mejor será el remedio.
Un abrazo,
P Lopez Hervas sugiere un punto clave de debate la necesidad de una vacunación inmediata por las consecuecias graves que afrotamos de inmediato. ¿donde estamos como ha sido la segunda ola, que nos indica, ¿porque el Numero Reproductivo sigue oscilando en torno a 1 sin despegar? ¿porque sin los fallecimientos en residencias de ancianos la pandemia ha tenido consecuencias similares a gripes de hace unos años? ¿Es un virus estacional? ¿si es así y dado que la temporada otoño invernal ha pasado el ecuador podriamos limitarnos a vacunar las persoas de mayor riesgo? Esa son las preguntas que el posicionamiento de NO gracias tiene que responder.
No es tanto una sugerencia como el hecho de la decisión de vacunar que, sabíamos hace meses, las autoridades sanitarias iban a adoptar sin ningún tipo de manifestación de duda, y con la respectiva campaña mediática en sus medios de información, absolutamente acríticos. Con las políticas sanitarias desarrolladas es obvio que van a agarrarse a la vacunación como una tabla de salvación políticosocial.
Ya desde un punto de vista médico, sopesando riesgo beneficio con los datos que tenemos, se haría muy difícil explicar una razón de peso para no vacunar a los sectores de población de más riesgo por edad, así como es difícil justificar hoy por hoy medidas de vacunación en sectores de población más jóvenes. En los más añosos, los datos preliminares de posible eficacia justifican por lo menos el intento. En los jóvenes, no hay todavía suficiente confirmación de ausencia de riesgos.
Creo que el número reproductivo es con mucho mayor de 3, en el sentido que el factor de protección de grupo requiere un gran conjunto de población inmunizada, como podemos extraer de poblaciones ya muy expuestas de nuestro entorno. Por otra parte las cifras de afectación mundial a ambos lados del ecuador no apoya mucho el factor estacional.
Un saludo
«En los más añosos, los datos preliminares de posible eficacia justifican por lo menos el intento».
¿Puede usted enlazar alguna evidencia científica que justifique esta afirmación que hace? O simplemente se limita a repetir consignas de telediario.
Por sus comentarios me da la impresión que usted parte de una premisa falsa, que es que cualquier vacuna es eficaz y segura. Para usted y muchos como usted, hay que vacunar sí o sí con cualquier cosa para solucionar el problema. Total si sale mal le podrán echar la culpa al virus o alguna mutación venidera.
Si se molesta en leer los estudios publicados de las vacunas comprobará que la mayoría de personas que han participado en los ensayos son personas sanas de 18 a 55 años. Apenas se han incluido participantes «añosos» como usted los llama. Por tanto a día de hoy no podemos saber nada de su eficacia y menos todavía de su seguridad en este grupo de población, por lo que se está haciendo es pura y dura experimentación con personas.
Han muerto muchas personas en residencias de ancianos ¿Alguien de los que escriben aquí piensa que todas esas muertes se deben a un virus? ¿Por qué no se investiga que ha ocurrido en las residencias?
También han muerto muchas personas en los hospitales. ¿Con qué fármacos se ha tratado a los pacientes, sobre todo en los meses de marzo y abril?
¿Por qué unos países presentan tasas de mortalidad mucho más altas que otros en los que apenas ha tenido efecto la pandemia?
La medicina, como demuestran muchos de los comentarios que leemos aquí, se ha convertido en una religión de sacerdotes de bata blanca.
La mayoría de los médicos han perdido totalmente el norte de lo que significa el concepto de salud para los seres humanos.
¿Dónde quedó el primum non nocere?
Don Luis, tómese una tila, reflexione lo que ha escrito y luego, con mejor disposición y menor vehemencia ensaya a probar algún argumento.
Típica respuesta de quien se ve acorralado sin ningún argumento que exponer para dar respuesta a lo que se le pregunta (argumento ad hominem),
Le repito la pregunta.
¿Puede usted enlazar alguna evidencia científica que justifique la afirmación que hace: «En los más añosos, los datos preliminares de posible eficacia justifican por lo menos el intento»?
Si no lo hace entiendo que es porque no la tiene y en ese caso, si me admite un consejo sin acritud, creo que debería ser más prudente con sus afirmaciones en un tema tan serio como este.
No me sorprende la extrañeza de Loayssa ante el cambio de tono muy sustancial respecto a anteriores comunicados en esta plataforma.
Admiro a Loaysa y a los firmantes del documento por igual pero creo que algunas posiciones previas a este comunicado contenían algunas descalificaciones gratuitas y algún error técico importante sobre la vacuna. No hay que forzar argumentos para reclamar la necesaria alerta en la población ante el peligro de una industria médica altamente responsable de la falta de gobernanza en este mundo. Ante la manipulación que hace de la «medicina basada en la evidencia» y el secuestro del «conocimiento» para sus propios intereses. Hacer pedagogía sobre la diferencia entre salud y sanidad, sobre los verdaderos determinantes de la salud y del negocio impúdico que se organiza en torno a ellas dos es una tarea loable de esta página. Es necesario invocar a la necesaria prudencia, a la firme vigilancia y control públicos, a la mesura y dar argumentos consistentes, como los que se dan aqui.
Asumo enteramente este comunicado ylo agradezco como una gran aportación en este momento de crispación derrotista y de esperanzas exageradas.
No estoy de acuerdo en que se pueda esperar, especialmente con los más mayores y en las residencias.
Las habrá mejores, seguro, pero me alegro de ver escrito en estas páginas un mensaje positivo. Con todo, con las dudas y con lo que parece razonable ahora mismo, me parece muy oportuna la vacunación y su estrecha vigilancia.
Gracias
Quizás algún día comprenda todo esto; la verdad es que lo dudo. Es prioritario vacunar a los ancianos, y justo este sector de población es minoritaria-marginal en los ensayos realizados; además, la disminución de la incidencia de enfermedad en este grupo hace que justo en este sector, por encima de 75 años, no hay datos de eficacia.
Se está vacunando a los que han pasado la enfermedad; mi dominio del inglés es malo, pero la propia infomación de la vacuna dice «There were not enough data from the trial to conclude on how well COVID-19 Vaccine Moderna works
for people who have already had COVID-19. »
https://www.ema.europa.eu/en/documents/smop-initial/chmp-summary-positive-opinion-covid-19-vaccine-moderna_en.pdf
¿De donde sale la indicación de vacunar a los que ya han pasado la enfermedad?, ¿con qué criterios?, ¿cual es el análisis riesgo-coste/beneficio?, Pensaba que cuando se actua en personas sanas, para prevenir algo, hay que tener muy claro ese beneficio y los riesgos. Será cosa de la edad, no soy capáz de entenderlo.
Sin embargo es el grupo más beneficiado de una vacuna, tanto en cuanto más del 60% de los fallecidos registrados tienen más de 80 años.
Vacunar ahora a los que han pasado la infección no solo no tiene ningún sentido, sino que es despilfarrar dosis necesarias en otros.
No así en el futuro, cuando distintas cepas hagan necesarias nuevas vacunas.
Otra cuestión a dilucidar será que tipo de vacuna es más eficaz.
Barrunto que posiblemente la china, porque es el único país del mundo que no tiene epidemia, y eso solo puede ser por dos motivos: o mienten, o tienen una vacuna eficaz que ya han puesto masivamente.
Sobre el Covid y la gestión de la Pandemia cada vez entiendo menos, pero lo que me ha dejado más perplejo ha sido la posición de los sectores críticos políticos incluyendo a los sanitarios.
Vicente comenta algo que comparto plenamente es la ciudadanía la que tiene que decidir como emplear los recursos sociales aunque sabemos muy bien que en las condiciones en las que vivimos (quien controla los medios de comunicación) y los sesgos propios del ser humano (lo inmediato y las muertes identificables frente a beneficios a largo plazo y mejoras de al salud sin nombre y apellidos) la elección no tiene porque responder a la racionalidad (si es que esta existe al margen de los juicios de valor). El problema es que no ha habido debate que se ha creado un monstruo (sigiloso y mortal) me recuerdaal anagrama de ETA (hacha y serpiente. Por cierto desde el todo es ETA no habíamos conocido una manipulación informativa de este calibre.
Volviendo a la decisión sobre la prioridades de empleo de los recursos públicos, ha habido en algún momento un debate ciudadano que merezca tal nombre. En ese debate no estamos los profesionales a advertir de cuestiones como el empleo de ingentes cantidades de dinero sin estudios costo efectividad (la vacuna no los tiene) y señalando que hay que considerar los costes de oportunidad (la salud (años ajustados por calidad) que se ganarían utilizados de modo diferente.
He vuelto a leer el comentario editorial y sigo sin ver la relevancia de la analogía de la vacuna de la polio, porque no la historia del desarrollo de la vacuna gripal, o la del VPH que para mi se parece más a esta historia. Pero sigo esperando la justificación de la necesidad, la COVID 19 mata a entre 2-3 por mil de los infectados en población general y a 1 cada 3000-4000 menores de 70 sin patología concurrente seria. ¿Tenéis otras cifras (estoy usando las del CDC y las publicadas por la OMS).
Lo cierto es que hay cuadros graves en muchas personas más jóvenes y que no una frecuencia no desdeñable produce Neumonías virales un porcentaje del cual evolucionan ma hacia un SDRAl. Aparentemente la frecuncia es más alta que la que producen otros viurs (pero estamos comparando virus que tienen ciclos de varios años, endemicos, con uno nuevo que tras el primneer ataque puede ser uno más de esteos. El S
El SATS-COV 2 no tiene el patrimonio de neumonía virales ni el SDRA. El SDRA es un cuadro conocido y relativamente frecuente y en muchas ocasiones es una complicación de una Neumonía viral. En el 2016 (antes de la COVID-19) se le calculaba unas incidencia una incidencia que oscilaba entre 7,2 y 86,2 casos por cada 100.000 pacientes-año y una mortalidad entre el 32 y el 61% dependiendo de lugar,ccaracterísticas de los afectados y contexto ( Distrés respiratorio agudo: del síndrome a la enfermedad. https://www.medintensiva.org/es-distres-respiratorio-agudo-del-sindrome-articulo-S02105691150025089 .
Las neumonías virales (bilaterales o no) tampoco son el patrimonio del SARS-COV 2 y en el 2015 se calculaba que podrían producirse 200 milllones de casos anualmente (calculando una mortalidad del 10% nada exagerada) significaría 20 millones de muertos anuales por Neumonías virales complicadas o no con SDRA. Por lo tanto dejemos de considerar a los coronavirus catarrales habituales como criaturas inocentes. Son germenes que pueden alcanzar hasta el 8% de mortalidad cuando infectan a población frágil como ancianos que viven en asilos y provocan entre el 3% y el 11% de las hospitalizaciones en los Estados Unidos ( An Outbreak of Human Coronavirus OC43 Infection and Serological Cross-reactivity with SARS Coronavirus. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2095096/ ) ( Clinical Impact of Human Coronaviruses 229E and OC43 Infection in Diverse Adult Populations https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3805243/ )
Sobre el Covid y la gestión de la Pandemia cada vez entiendo menos, pero lo que me ha dejado más perplejo ha sido la posición de los sectores críticos políticos incluyendo a los sanitarios.
Vicente comenta algo que comparto plenamente es la ciudadanía la que tiene que decidir como emplear los recursos sociales, aunque sabemos muy bien que en las condiciones en las que vivimos (quien controla los medios de comunicación) y los sesgos propios del ser humano (lo inmediato y las muertes identificables frente a beneficios a largo plazo y mejoras de al salud sin nombre y apellidos) la elección no tiene porque responder a la racionalidad (si es que esta existe al margen de los juicios de valor). El problema es que no ha habido debate que se ha creado un monstruo (sigiloso y mortal) me recuerdaal anagrama de ETA (hacha y serpiente. Por cierto desde el todo es ETA no habíamos conocido una manipulación informativa de este calibre.
Volviendo a la decisión sobre la prioridades de empleo de los recursos públicos, ha habido en algún momento un debate ciudadano que merezca tal nombre. En ese debate no estamos los profesionales a advertir de cuestiones como el empleo de ingentes cantidades de dinero sin estudios costo efectividad (la vacuna no los tiene) y señalando que hay que considerar los costes de oportunidad (la salud (años ajustados por calidad) que se ganarían utilizados de modo diferente.
He vuelto a leer el comentario editorial y sigo sin ver la relevancia de la analogía de la vacuna de la polio, porque no la historia del desarrollo de la vacuna gripal, o la del VPH que para mi se parece más a esta historia. Pero sigo esperando la justificación de la necesidad, la COVID 19 mata a entre 2-3 por mil de los infectados en población general y a 1 cada 3000-4000 menores de 70 sin patología concurrente seria. ¿Tenéis otras cifras (estoy usando las del CDC y las publicadas por la OMS).
Lo cierto es que hay cuadros graves en muchas personas más jóvenes y que no una frecuencia no desdeñable produce Neumonías virales un porcentaje del cual evolucionan mal hacia un SDRA. Aparentemente la frecuncia es más alta que la que producen otros viurs (pero estamos comparando virus que tienen ciclos de varios años, endemicos, con uno nuevo que tras el primer ataque puede ser uno más de estos).
El SATS-COV 2 no tiene el patrimonio de neumonía virales ni el SDRA. El SDRA es un cuadro conocido y relativamente frecuente y en muchas ocasiones es una complicación de una Neumonía viral. En el 2016 (antes de la COVID-19) se le calculaba unas incidencia una incidencia que oscilaba entre 7,2 y 86,2 casos por cada 100.000 pacientes-año y una mortalidad entre el 32 y el 61% dependiendo de lugar, características de los afectados y contexto ( Distrés respiratorio agudo: del síndrome a la enfermedad. https://www.medintensiva.org/es-distres-respiratorio-agudo-del-sindrome-articulo-S02105691150025089 .
Las neumonías virales (bilaterales o no) tampoco son el patrimonio del SARS-COV 2 y en el 2015 se calculaba que podrían producirse 200 milllones de casos anualmente lo que implicaria una mortalidad considerable Por lo tanto dejemos de considerar a los coronavirus catarrales habituales como criaturas inocentes. Son germenes que pueden alcanzar hasta el 8% de mortalidad cuando infectan a población frágil como ancianos que viven en asilos y provocan entre el 3% y el 11% de las hospitalizaciones en los Estados Unidos (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2095096/ ) ( Clinical Impact of Human Coronaviruses 229E and OC43 Infection in Diverse Adult Populations
Los aspectos de riesgo comparado con otros procesos morbosos importan poco cuando en términos absolutos aquí y ahora el covid está generando una demanda médica con riesgo continuo de desbordar completamente las capacidades asistenciales existentes.
Es este desbordamiento de los recursos lo que genera la respuesta política en términos de supresión de libertades, confinamientos, etc., y lo que mueve a la campaña de vacunación masiva. La lógica del sistema es evidente.
Por cierto que el covid ya lleva contabilizados más de tres por mil de mortalidad general de la población en algunos territorios españoles.
Ya los lleva, no es que se puedan dar.
Cuando hablo del 2-3 por mil en población general no me refiero a nuestro pais sino aplicando la pirámide de población mundial no la de los paises europeos en India será mucho menos en España e Italia más auqneu no creo que llegue a 5 por 1000. Creo qeu hemos pasado el 70 de lo que va a ser el ciclo del virus (lo digo por la evolución del numero reproductivo) pero no lo voy a comentar en detalle aquí.
Estamos en la sociedad del espectáculo, la sensación de desbordamiento y el desbordamiento efectivo no coincide. En la 2 ola no ha habido desbordamiento en ningún sitio que yo sepa. Los desbordamientos de las UCIs son una constante en las épocas de Epidemias de virus respiratorios en España y en otros paise de nuestro entorno. La problemática es severa porque esos desbordamientos o «agobio» que es lo que henos tenido en la segunda ola, son de muy corta duración 2-3 semanas y luego baja rápidamente en cuestion de 1-32 semanas, la curva de la epidemia se transfiere a las YCIs con 21 dias de retraso (aprox). El riesgo de desbordamiento es muy subjetivo. En Navarra a mediados de Noviembre había sobre 70 personas con PCR + (/la mayoría neumonías virales con insuficiencia respiratoria) en la primera ola había habido 115. A mediados de diciembre eran la mitad y ahora la cuarta parte. En Valdcilla donde había más peligro porque la primera ola fue menos elevada, se ocupó medio Hospital en la Pirmera ola. Ahora 1 plantga y media (7º y meida de la 8ª) los enfermos en UCI aproximadamente el 60& de la prsimera ola. No se puede paralizar un pais en funcion de la situación de las UCIs es la locura de solucionisto tecnologico elevado a la enesima potencia.
Siento la duplicidad del mensaje el primero contiene un error porque dice 20.000.000 de muertos por Neumonías virales anualmente , abdolutamente imposible. Viene que juntar dos datos de dos articulos diferentes uno que decía que se prsoducen 200 millones de casos y otro que afirma que la mortalidad es del 10%. pero claramente el segundo caso tiene que hacer referencia a pacientes ingresados.
Respondo aquí al Dr. Loayssa en su amable comentario:
Más probablemente en el conjunto de España llevamos un 50% del camino, suponiendo un cien por ciento de contacto final de la población. Es mucho camino, pero aún no llega al 70 %.
Aunque suene inoperante, lo cierto es que la dinámica de muchos países, no solo de España, se está modulando a tenor de la ocupación de los servicios sanitarios, y de estos, principalmente el cuello de botella son las uvis. Una ocupación de un 50% como se ha dado en la llamada segunda ola es ya terrorífico, pues es un servicio que siempre viene funcionando al 100%. Ello significa recortes en todo lo demás que no sea covid y es un auténtico drama.
Yo también estaría de acuerdo en que gestionar todos los aspectos sociales de la pandemia con el norte de evitar el colapso de los recursos sanitarios existentes previamente es una locura, pero es lo que se está haciendo por parte de las autoridades gestoras. Desde marzo a día de hoy.
Pero no una locura de solucionismo tecnológico, sino precisamente de lo contrario. Una locura de falta de solución tecnológica a un problema técnico.
Saludos